Globális meddőségi útmutató – A kezelés nem lehet „luxus”
A meddőség nem szűk rétegeket érintő probléma. Az Egészségügyi Világszervezet (WHO) közzétette első, globális szintű útmutatóját a meddőség megelőzéséről, diagnosztikájáról és kezeléséről.
A WHO központi üzenete egyértelmű közegészségügyi megközelítést képvisel: a meddőséget valós orvosi problémaként kell kezelni, amely biztonságos, minőségi ellátást, integrált szolgáltatásokat és megfelelő finanszírozást igényel – nem pedig olyan „luxusnak” tekinteni, amely csak azok számára elérhető, akik meg tudják fizetni a magas költségeket.
Szabó Béla marosvásárhelyi nyugalmazott nőgyógyász-professzor a Maszol megkeresésére leszögezte, a meddőség kezelése valóban nem kellene „luxus” legyen, ezért is tartja fontosnak, hogy folytatódjon az országos lombikbébiprogram.

Lépcsőzetes megközelítést javasolnak
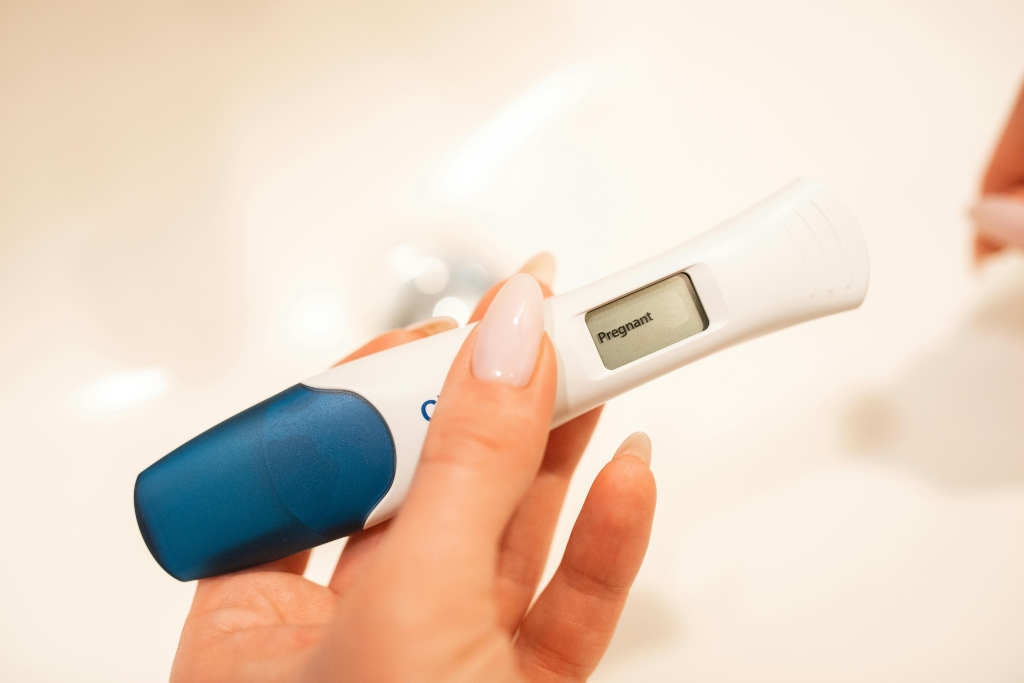
Az Egészségügyi Világszervezet (WHO) összesített adatai szerint világszerte hozzávetőleg minden hatodik ember élete során szembesül a meddőséggel. A WHO meghatározása szerint a meddőség a női vagy férfi reproduktív rendszer betegsége, amelyet az jellemez, hogy legalább 12 hónapnyi rendszeres, védekezés nélküli szexuális együttlét után sem következik be terhesség.
A WHO az ajánlásait úgy dolgozta ki, hogy azok nemzeti szinten is bevezethetők vagy adaptálhatók legyenek. Bár az útmutató már az elmúlt év végén megjelent, 2026-ra alapvető hivatkozási ponttá válik, miközben a klinikai irányelvek nemzetközi környezete is frissül.
Az útmutató hangsúlyosan foglalkozik a megelőzéssel, a diagnosztikával és a kezeléssel, különös figyelmet fordítva az ellátáshoz való hozzáférés egyenlőtlenségeinek csökkentésére.
A gyakorlatban ez a szemlélet elmozdítja a szakmai és gyakran a klinikai döntéshozatalt is a „közvetlenül lombikprogram” irányából egy lépcsőzetes megközelítés felé: pontos kivizsgálás, költséghatékony kezelések alkalmazása ott, ahol indokolt, majd asszisztált reprodukció csak megfelelő javallat esetén.
Egyszerűbb a kivizsgálást a férfival kezdeni
A meddőség kezelése valóban nem kellene luxus legyen, annál is inkább mert egyre többeket érint, szögezte le a Maszol megkeresésére Szabó Béla nyugalmazott nőgyógyász-professzor, hangsúlyozva az országos lombikbébiprogram fontosságát.
Hozzátette, szakemberként nem híve annak, hogy a megoldást eltolják az in vitro megtermékenyítés irányába, ameddig oda eljutnak, a kivizsgálásnak, és a kezelésnek is van egy jól meghatározott, ám páciensre alkalmazott menete.

„A meddőség oka mintegy húsz százalékban a férfiaknál keresendő, harminc százalék pedig a pár közös problémája, ötven százalékban a nőt kell keresni. Száz évvel ezelőtt még úgy gondolták, kizárólag a nőnél keresendő a meddőség oka, azóta rengeteget változott a szemlélet” – részletezte a nőgyógyász.
Rámutatott a férfiak termékenységét sokkal könnyebb kivizsgálni, kevesebb pénzbe kerül, nem is olyan időigényes, és mivel minden esetben „kettőn áll a vásár”, amikor tisztázni kell a meddőség okát, egyszerűbb a férfival kezdeni: ha nála van a probléma, el lehet kezdeni a kezelést, ha nem, akkor ezt az okot máris kizárták.
Mikor kezdődjön a kivizsgálás? – A „12 hónapos szabály” irányadó, de nem kizárólagos
A klasszikus, 12 hónapos időtartam továbbra is fontos viszonyítási pont. A valós klinikai gyakorlatban azonban az orvos korábban is javasolhat kivizsgálást, amennyiben olyan kockázati tényezők vagy klinikai jelek állnak fenn, amelyek gyorsabb beavatkozást indokolnak.
Ilyenek lehetnek például a nagyon rendszertelen menstruáció, korábbi kismedencei műtétek, onkológiai kezelések, endometriózis gyanúja vagy az előrehaladott reproduktív életkor. Fontos üzenet a lakosság számára: ha egyértelmű figyelmeztető jelek vannak, nem érdemes mereven kivárni a naptári határidőt.
A késedelmek csökkentésének kulcsa: párhuzamos kivizsgálás
Az egyik leggyakoribb hiba, hogy a kivizsgálás „egymás után” történik, és gyakran kizárólag a nőre összpontosít, állapítja meg a WHO. A valóságban a meddőségnek lehetnek női, férfi vagy kombinált okai is, ezért a kivizsgálásnak összehangoltan és egyidejűleg kell zajlania mindkét partner esetében. Ez segít elkerülni az eredménytelen, hónapokig elhúzódó vizsgálatsorozatokat.

A szakmai társaságok irányelvei egyértelműen támogatják a női meddőség szisztematikus és hatékony kivizsgálását: az anamnézis felvételét, a fizikális vizsgálatot, az ovuláció igazolását, valamint – indokolt esetben – a méh és a petevezetők anatómiai állapotának felmérését.
A férfi tényező kapcsán hangsúlyozzák a standardizált kivizsgálás fontosságát, és felhívják a figyelmet arra is, hogy bizonyos meddőségi okok szélesebb körű egészségügyi kockázatokkal társulhatnak, ami további érv a vizsgálatok halogatásának elkerülésére.
„Milyen vizsgálatokra van szükség?” – Egyszerű, érthető keretrendszer
Egyéni protokollok nélkül, a közérthetőség kedvéért a kivizsgálás logikája az alábbi lépések mentén foglalja össze a WHO:
Első lépés: kórelőzmény és klinikai vizsgálat. Bár egyszerűnek tűnik, ez az a szakasz, amely irányt ad a további vizsgálatoknak, és megelőzi a céltalan „tesztáradatot”.
Második lépés: az ovuláció igazolása és célzott vizsgálatok elvégzése, amennyiben klinikai jelek indokolják. Nem minden vizsgálat szükséges mindenkinél.
Harmadik lépés (párhuzamosan): a férfi tényező kivizsgálása, általában spermiogrammal kezdve, és csak indokolt esetben további vizsgálatokkal folytatva.
Negyedik lépés: a méh és a petevezetők állapotának felmérése, szelektíven, a tünetek, az előzmények és a terápiás terv függvényében.
Ez a szemlélet segít megérteni a különbséget a lépcsőzetes, szakmailag megalapozott kivizsgálás és a véletlenszerűen elvégzett vizsgálatok listája között.
Amikor az érzelmi nyomás nagy, megnő annak a kockázata is, hogy a páciensek olyan beavatkozásokra költsenek, amelyeknek bizonytalan a haszna. A közönség védelmének egyik leghatékonyabb módja annak magyarázata, mit jelentenek az „orvosi bizonyítékok”: összehasonlító vizsgálatokat, reprodukálható eredményeket és szakmai irányelvekben megfogalmazott ajánlásokat – nem pedig egyéni tapasztalatokon alapuló történeteket, összegez a WHO.
Idén kétszeres költségvetéssel folytatódhat a hazai lombikbébiprogram
Az országos in vitro megtermékenyítési (IVF) program 2026-ban a tavalyi évhez képest kétszeres költségvetést kaphat, európai források és az állami költségvetésből származó pénzeszközök kombinációjából. Florin Manole munkaügyi miniszter februárban kijelentette, hogy a költségvetés jóváhagyását követően azonnal megkezdődnek az európai finanszírozás megszerzésére irányuló lépések, hogy a kedvezményezettek száma elérje a 10 000–12 000 párt.
A miniszter kifejtette, hogy a cél a tavalyi évre elkülönített összeg megduplázása a finanszírozási források kombinálásával: „Megpróbáljuk, nem akarok kockáztatni, de megpróbáljuk megduplázni ezt az állami kiadást az IVF-programra, hogy az európai forrásokkal és az állami költségvetéssel együtt kétszer annyit kapjunk, mint tavaly.” 2025-ben a programra szánt költségvetés 100 millió lej volt, a kedvezményezettek száma pedig körülbelül 6000 pár volt.

A tárcavezető rámutatott, több egyeztetés után sikerült elérni, hogy a lombikbébiprogram kerüljön be az egészségügyi operatív programba, ami lehetővé teszi, hogy a költségvetési megszorítások ellenére is folytassák és fejlesszék.
A meddőségi problémákkal küzdő párok, akik szülővé szeretnének válni, 15 000 lejig terjedő állami támogatásban részesülhetnek, amelyet digitális utalványok formájában nyújtanak bizonyos gyógyszerekre és orvosi eljárásokra Románia területén.
A programi eddigi kiírásai szerint, ahhoz, hogy a párok jogosultak legyenek a pénzügyi támogatásra, a két kedvezményezett közül legalább az egyiknek, a – házas vagy nem házas – meddő pár tagjainak, illetve az egyedülálló meddő nőnek román állampolgárnak kell lennie, és romániai lakóhellyel kell rendelkeznie. Szintén legalább egyiküknek vagy az egyedülálló nőnek a román társadalombiztosítási rendszerben biztosítottnak kell lennie. Az utalványra 20 és 45 év közötti nők jogosultak.
A támogatás két, összesen 15 ezer lej értékű utalvány formájában történik: az egyik 5000 lej értékű utalványt gyógyszerek vásárlására, míg a másik 10 000 lej értékűt az előírt orvosi beavatkozások kifizetésére lehet felhasználni.
CSAK SAJÁT
.jpg)
.jpg)












.jpg)


